Содержание раздела:
Электролечение постоянным током
Гальванизация. Лекарственный электрофорез
Аппаратура и методика гальванизации и лекарственного электрофореза
Некоторые частные методики гальванизации и электрофореза.
Тесты на усвоение темы «гальванизация, лекарственный электрофорез»
Физиотерапия – медицинская дисциплина, изучающая действие на организм физических факторов внешней среды, искусственно получаемых физических факторов и использующая эти факторы с лечебной и профилактической целью.
Слово «физиотерапия» происходит от греческих слов phisis – природа и therapeia – лечение.
Применять факторы природы для лечения болезней люди начали очень давно. Уже несколько тысячелетий в медицине используются целебные свойства минеральных вод и лечебных грязей. В Древнем Риме активно пользовались лечебным и профилактическим действием солнечных лучей. Следовательно физиотерапия возникла как способ и результат общения человека с природой. В методах современной физиотерапии многовековой народный опыт оздоровления и исцеления сочетается с достижениями современной науки.
В самостоятельную дисциплину физиотерапия выделилась лишь в 20 веке. Важную роль в развитии физиотерапии сыграли работы таких выдающихся физиологов, как И. М. Сеченов, И. П. Павлов . Огромный вклад в развитие физиотерапии как науки внесли труды основоположников отечественной клинической медицины С. П. Боткина, Г. А. Захарьина, А. Я. Кожевникова, Г. А. Остроумова, Н. И. Пирогова. Шаг вперед в своем развитии физиотерапия сделала благодаря практикам – физиотерапевтам и ученым , таким как А. Е. Щербак, С. А, Бруштейн, С. Б. Вермель, А. П. Парфенов, А. Н. Обросов, Е. И. Пасынков.
Современный технический прогресс, связанный с бурным развитием физики, биофизики, радиоэлектроники, биологии и других наук, оказал большое влияние на развитие физиотерапии. В современной физиотерапии используются новые, довольно сложные методы, основанные на достижениях радиоэлектроники (импульсные токи различной частоты и формы, импульсное электрическое поле ультравысоких частот, микроволны, ультразвук). Физиотерапия занимается изучением и использованием действия на организм физических сил природы, как естественных (солнечной радиации, воды, воздуха, климатических факторов, пелоидов – лечебных грязей, песков нафталана), так и физических факторов, получаемых с помощью специальных аппаратов и устройств (тепла и холода, электрического тока, разнообразных физических полей, ультрафиолетового и инфракрасного излучений, УВЧ, различных механических воздействий) с лечебной и оздоровительной целями. Однако, и старые, более простые методы физиотерапии (тепло-водолечение, светолечение, массаж) не потеряли своего значения.
Поддерживать здоровье можно разными путями – с помощью постоянного применения лекарственных препаратов либо исповедуя здоровый образ жизни и следя за своим самочувствием. Значительную роль среди различных способов приобретения здоровья играют лечебные физические факторы. С их помощью активизируются иммунные механизмы, а также пораженные органы и системы. Именно поэтому факторы природы применяют не только для лечения, но и для профилактики заболеваний и защиты организма , а так же для его закаливания.
В современной физиотерапии существует принципиальное положение: наиболее эффективны при лечении такие дозировки воздействия, которые адекватны текущему физиологическому состоянию организма. Поэтому интенсивность и продолжительность воздействия должны подбираться строго индивидуально – и это одно из условий успеха при лечении и профилактике.
Нужно отметить ряд преимуществ физических методов лечения перед другими лечебными средствами:
1. Универсальность действия.
2. Физиологичность (не наблюдается лекарственной зависимости).
3. Длительное последействие.
4. Совместимость.
5. Доступность.
Лечебный эффект физических факторов формируется благодаря участию местных, рефлекторно – сегментарных и общих реакций организма.
Местные реакции проявляются на ограниченном участке тела и происходят в тканях, поглотивших энергию физического фактора. Механизм формирования местных реакций зависит от формы энергии : механической, электрической, магнитной, световой, тепловой. Реакции организма на механические факторы зависят от их параметров.
Местные реакции выражаются в изменениях метаболизма, регионарного кровообращения и микроциркуляции, местных иммунобиологических процессов, образовании биологически активных веществ. Вызываемые физическими факторами местные сдвиги обусловливают их противовоспалительный, противоотечный, рассасывающий, трофикостимулирующий, обезболивающий и бактерицидный эффекты.
В результате соматических, висцеральных и вегетативных рефлексов, формирующихся вследствие лечебных физических факторов, возникают рефлекторно-сегментарные реакции.
Общая ответная реакция организма формируется в результате распространения восходящих импульсных токов от спинного мозга к вышележащим отделам головного мозга. Это сопровождается динамическими гомеостатическими сдвигами со стороны деятельности различных внутренних органов, обменно-трофическими изменениями, изменениями иммунного статуса и реактивности организма, развитием приспособительных реакций, повышением уровня мобилизации функциональных резервов организма, восстановлением нарушенных болезнью систем адаптации.
Все органы и системы организма включаются в приспособительную реакцию, как правило, после обширных или интенсивных физиотерапевтических процедур, а также после воздействия на особые зоны (точки акупунктуры, воротниковую и другие зоны).
Применяя физиотерапевтические методы для лечения конкретного пациента, необходимо индивидуально подбирать вид используемой энергии и методику проведения процедур. в каждом случае необходимо учитывать этиологическую и патогенетическую обоснованность применения физиотерапевтического фактора, характер клинических проявлений, индивидуальные особенности течения заболевания, исходное функциональное состояние организма и специфичность лечебного действия выбранного фактора. Учитывая специфику действия на организм конкретного физического фактора можно сформулировать общие принципы применения физических факторов в лечебных и профилактических целях:
- принцип индивидуального подхода в лечении физическими факторами;
- принцип единства этиологической, патогенетической и симптоматической физиотерапии;
- принцип курсового лечения физическими факторами;
- принцип оптимального лечения физическими факторами;
- принцип динамического лечения физическими факторами.
1. Принцип индивидуального подхода в лечении физическими факторами. При назначении лечения необходимо учитывать:
- возраст, пол, конституцию пациента;
- наличие сопутствующих заболеваний;
- наличие индивидуальных противопоказаний для применения определенного физического фактора;
- реактивность организма и степень тренировки адаптационно- компенсаторных механизмов;
- биоритмическую активность основных функций организма.
Очень важно знать возрастные ограничения применения физиотерапевтических факторов. Отсутствие выраженного терапевтического эффекта после первых процедур не может быть основанием для отмены или замены одного физического фактора другим.
Параметры лечебных физических факторов подбираются строго индивидуально.
Необходимым фактором индивидуального подхода в лечении является создание положительного эмоционального настроя у пациента на предстоящее лечение.
2. Принцип единства этиологической, патогенетической и симптоматической физиотерапии. На основании этого принципа необходимо назначать такие лечебные факторы, которые устраняли бы этиологический агент и ликвидировали проявление основных симптомов заболевания. В острый период заболевания необходимо устранить или ослабить этиологический агент. При подостром течении заболевания физиотерапевтические процедуры должны быть направлены на разрешение патологического процесса, ликвидацию его остаточных проявлений нормализацию нарушенных функций различных органов и систем.
3. Принцип курсового лечения физическими факторами. Оптимальный лечебный эффект от проведения лечения физиотерапевтическими факторами наступает в результате проведения курсового лечения. Его продолжительность для одних форм 6 - 8, для других – 8-12, реже 15 – 30процедур, которые проводят ежедневно или через 1-2 дня. Необходимо не забывать , что длительное применение одного и того же физического фактора приводит к адаптации организма к данному фактору и снижению эффективности лечения.
Так же необходимо учитывать, что при применении физиотерапии наблюдаются отдаленные проявления лечения , которые зачастую более благоприятны ,чем сам фактор. Периоды последействия большинства факторов составляют от двух недель до четырех месяцев. Чтобы назначить оптимальную продолжительность курса, необходимо учитывать динамику объективных показателей состояния пациента.
4. Принцип оптимального лечения физическими факторами. При назначении физиотерапевтических процедур следует учитывать то, что физические факторы обладают неодинаковой терапевтической эффективностью при лечении конкретного заболевания. Параметры лечебного фактора и методика его применения должны максимально соответствовать характеру и периоду патологического процесса.
Следует отметить, что для применения физиотерапии существуют определенные противопоказания. К ним относятся: злокачественные новообразования, системные заболевания крови, кахексия, гипертоническая болезнь III-й стадии, выраженный атеросклероз сосудов головного мозга, заболевания сердечно – сосудистой системы в стадии декомпенсации, кровотечения, общее тяжелое состояние пациента, лихорадочное состояние, активный туберкулез, эпилепсия, психозы с явлениями психомоторного возбуждения.
5. Принцип динамического лечения физиотерапевтическими факторами.
Физиотерапия в настоящее время располагает весьма широким по физическим свойствам и лечебному действию набором естественных и искусственных физических факторов, получаемых преимущественно путем трансформирования электрической энергии в различные виды и формы энергии для активного воздействия на организм человека.
Существует 10 групп искусственно получаемых и естественных лечебных физических факторов.
Группа 1: электрические токи низкого напряжения. В нее входят гальванический ток и лекарственный электрофорез, импульсные токи постоянного и переменного направления.
Группа 2: электрические токи высокого напряжения. Сюда входят дарсонвализация и диатермия.
Группа 3: электрические и магнитные поля. К этой группе относятся постоянное электрическое поле высокого напряжения, постоянное магнитное поле низкой частоты, переменное магнитное поле высокой частоты, переменное электрическое поле ультравысокой частоты, электромагнитное поле сверх высокой частоты.
Группа 4: свет. В эту группу входят инфракрасное, видимое, ультрафиолетовое, монохроматическое (когерентное) излучения.
Группа 5: механические колебания. Они включают инфразвук – вибрацию, ультразвук.
Группа 6: искусственная воздушная среда. К ней относятся аэроионы, гидроаэроионы, аэрозоли и электроаэрозоли.
Группа 7: изменяемое воздушное давление.
Группа 8: радиоактивные факторы. В нее входят радоновая вода, альфа-аппликаторы.
Группа 9: водолечебные факторы. К ним относятся пресная вода, минеральные воды, приготовляемые искусственно.
Группа 10: теплолечебные факторы. Они включают грязи, торф, парафин, озокерит.
Физиотерапия в настоящее время широко используется на всех этапах оздоровления пациентов, начиная с фельдшерских здравпунктов и сельских участковых больниц до многопрофильных и специализированных больниц, амбулаторно – поликлинических учреждений, диспансеров различной направленности и родильных домов.
Первым структурным подразделением, обеспечивающим квалифицированную физиотерапевтическую помощь населению, является отделение ( кабинет ) физиотерапии. Отделение (кабинет) физиотерапии размещается в специально оборудованных помещениях, полностью отвечающих требованиям «Правил по устройству, эксплуатации и технике безопасности».
Основными задачами отделения (кабинета) являются проведение лечебных, восстановительных и профилактических мероприятий с применением физических факторов. Медицинская сестра физиотерапевтического кабинета должна работать под непосредственным руководством врача и старшей медсестры. Она проводит физиотерапевтические процедуры по назначению врача в соответствии с методикой, наблюдает за состоянием пациента , контролирует работу приборов и аппаратов во время проведения процедуры, следит за их сохранностью, за санитарно – гигиеническим состоянием кабинетов и регулирует посещение больных (приказ № 1440 от 21 декабря 1984 г. ).
Помимо таких структурных подразделений, как отделение и кабинет физиотерапии, функционируют самостоятельные физиотерапевтические больницы, являющиеся специализированными лечебно – профилактическими учреждениями, обеспечивающими оказание высококвалифицированной медицинской помощи с применением современных физических методов профилактики, диагностики, лечения заболеваний.
Основными задачами физиотерапевтических больниц является оказание амбулаторной и стационарной помощи взрослому и детскому населению, проживающему в районе её деятельности, оказание органам и учреждениям здравоохранения методической и консультативной помощи по вопросам курортологии и физиотерапии.
При назначении физиотерапевтических процедур в амбулаторной и процедурной картах ( форма 044/у ) должны быть сделаны соответствующие записи: название процедуры, зоны воздействия, методики проведения, дозировки, количество принятых процедур.
По прибытии пациента в физиотерапевтический кабинет медицинская сестра записывает о нем необходимые данные в журнал учета первичных больных и знакомит его с правилами поведения во время приема процедур. Категорически запрещается притрагиваться к металлическим трубам. В случае появлении неприятных ощущений необходимо об этом сообщить медицинской сестре.
В физиотерапевтических кабинетах введется ежедневный учет количества отпущенных и выполненных процедурных единиц. За одну условную физиотерапевтическую единицу принята работа, на выполнение которой требуется 8 минут. Норма нагрузки дл медицинских сестер физиотерапевтических кабинетов при обслуживании взрослых и детей составляет 15 000 условных физиотерапевтических единиц в год. Все физиотерапевтические процедуры должны проводиться только по унифицированным и апробированным методикам, утвержденным министерствами здравоохранения, или методиками, описанными в специальных руководствах.
Для обеспечения высокой терапевтической эффективности, создания наиболее благоприятных условий для лечения и обеспечения безопасности здоровья пациентов и персонала при проведении физиотерапевтических процедур необходимо строго выполнять «Правила устройства, эксплуатации и техники безопасности физиотерапевтических отделений (кабинетов)», утвержденные МЗ СССР (ОСТ 42 – 21 – 16 – 89 ).
Согласно этим правилам, еще на этапе проектирования лечебного учреждения (кабинета) должны быть предусмотрены план размещения всех физиотерапевтических аппаратов, защитных приспособлений и вспомогательной аппаратуры с указанием всех размеров, устройств вентиляции, заземления, электрического освещения и силовой электросети.
Вновь выстроенные или реконструированные физиотерапевтические отделения (кабинеты) в установленном порядке принимаются специальной комиссией. Приемка зданий, помещений оформляется актом указанной комиссии с заключением о возможности их эксплуатации.
Лица, вновь принятые на работу в физиотерапевтические отделения (кабинеты), допускаются к ней только после соответствующего инструктажа по безопасным приемам и методам работы и проверки знаний правил техники безопасности в соответствии с профилем их работы. Очередной инструктаж работающего персонала по технике безопасности должен проводиться не реже одного раза в год. При получении нового аппарата необходимо проводить внеочередной инструктаж по эксплуатации и уходу за ним. Регистрация проведенного вводного и периодического инструктажа оформляется в специальном журнале, находящегося у заведующего отделением или кабинетом.
К самостоятельному проведению процедур допускаются лица с законченным средним медицинским образованием, имеющие удостоверения об окончании специализации по физиотерапии по специальной программе, знакомые с правилами техники безопасности. Проведение физиотерапевтических процедур младшим медицинским персоналом запрещается. Лица моложе 18 лет к работе на генераторах УВЧ, СВЧ и нахождения в сфере влияния этих лучей не допускаются.
К техническому обслуживанию и ремонту физиотерапевтических аппаратов могут быть допущены лица со специальным образованием, имеющие удостоверение на право проведения этих работ. Осмотр аппаратуры специалистом должен проводиться не реже 1 раза в две недели.
Медицинский и технический персонал физиотерапевтических отделений должен проходить обязательные медицинские осмотры при поступлении на работу и через каждый год.
Размещение физиотерапевтических кабинетов и отделений в подвальных и полуподвальных и цокольных помещениях запрещается.
Для проведения физиотерапевтических процедур по каждому виду лечения должны оборудоваться отдельные помещения : светолечебные, токов низкой частоты, токов высокой частоты, ингаляторий, грязепарафинолечебное и другие. Допускается при малом количестве аппаратов размещение в одной комнате электросветолечения, за исключением генератора стационарного УВЧ и микроволн.
Помещения физиотерапевтических кабинетов можно использовать только по их прямому назначению.
Одновременный отпуск процедур одной медицинской сестрой в разных помещениях не допускается, так как необходимо постоянно следить за работой аппаратов и состоянием пациентов. Все лечебные кабинеты должны иметь проточную холодную воду и канализацию.
Перед началом каждой рабочей смены медицинские сестры должны удостовериться в исправности аппаратов и заземляющих устройств, при обнаружении дефектов сообщить о них заведующему.
В физиотерапевтических отделениях должны быть комнаты отдыха для больных, оборудованные кушетками и креслами из расчета 4 м² на кушетку и 2 м² на кресло. Число мест для отдыха предусматривается в зависимости от мощности отделения и должно соответствовать 80 % рабочих мест в тепловодогрязелечебном отделении, а после приема всех процедур – 25 % числа всех рабочих мест, 40 % мест в комнате отдыха обеспечивается креслами.
Помещения для проведения электросветолечебных процедур должны быть сухими и светлыми, высотой не менее 3 м . Не допускается применение синтетических материалов для покрытия пола изготовления занавесей, создающих статические электрические заряды.
Стены должны быть окрашены масляной краской светлых тонов до высоты 2 м, остальные части стен и потолок – клеевой. Площадь электросветолечебных кабинетов берется из расчета 6м² на 1 кушетку со служебным проходом, а при наличии только одной кушетки в кабинете не менее 12 м² .
Кабины в кабинетах устанавливаются на каркасе из пластмассовых или хорошо отполированных деревянных стоек, либо из никелированных или покрытых масляной краской металлических труб. Кабины высотой не менее 2 м, длиной – 2,2 м шириной – 1,8 – 2 м . В каждой кабине с местным освещением может быть установлен только один стационарный аппарат и одна кушетка.
Электросветолечебные процедуры проводятся на деревянных кушетках с подъемным изголовьем.
В кабинете необходимо выделить специально изолированное помещение не менее 8м² для проведения подготовительных работ, оборудованный сушильно – вытяжным шкафом, моечной раковиной, стерилизаторами, рабочим столом, стиральной машиной.
Температура воздуха должна быть не менее 20° С.
Подогрев парафина и озокерита производят в вытяжном шкафу в специально выделенной кухне, стены которой покрыты глазурованной плиткой на высоту 2,5 м от пола. Стол, на котором устанавливают парафинонагреватели, должен быть покрыт огнестойким материалом.
Нарушение правил техники безопасности могут стать причиной короткого замыкания в физиотерапевтическом кабинете и вызвать электротравму как у больного, так и у персонала. У пораженного электрическим током возможны ожоги в местах входа и выхода тока, в глубоких тканях по ходу распространения силовых линий. У потерпевшего могут появиться общие нарушения со стороны сердечно – сосудистой системы, дыхательной и центральной нервной системы, что выражается в судорожном сокращении мышц, появлении цианоза, аритмии, потери сознания, а в тяжелых случаях – остановки дыхания и сердца. Клинические проявления зависят от силы тока, длительности контакта, участка воздействия и сопротивления тела пострадавшего. В соответствии с этим различают легкие, среднетяжелые и тяжелые поражения от воздействия током.
При легком поражении наблюдаются судорожные подергивания мышц без потери сознания, бледность кожных покровов, внезапный испуг. Среднетяжелые поражения электрическим током сопровождаются потерей сознания, глухостью сердечных тонов, ослаблением пульса, тахикардией, затруднением дыхания вследствие судорожного сокращения скелетной мускулатуры. При тяжелых формах резче выражены явления сердечной и дыхательной недостаточности, наблюдается аритмия, вплоть до фибрилляций сердца, нарушаются ритм и глубина дыхания, возможна его остановка.
Помимо непосредственных клинических проявлений в момент воздействия током могут наблюдаться осложнения, связанные с электротравмой, такие как расстройства слуха и речи, вегетативно – эндокринные нарушения, нарушения психики с различными проявлениями. На коже появляются желто – бурые участки величиной от точки до 2 – 3 см в диаметре с вдавлением в центре и утолщением краев, которые лишены болевой чувствительности.
Первая помощь пострадавшему состоит в том, чтобы немедленно освободить его от действия тока с соблюдением мер личной безопасности , то есть прекратить контакт с источником тока и определить степень расстройства дыхания и кровообращения. Пораженному с нарушениями дыхания, но с сохраненным пульсом, необходимо немедленно начать искусственную вентиляцию легких по методике «рот в рот», а по прибытии бригады скорой помощи, подключить его к аппарату искусственной вентиляции легких.
Пострадавшим с нарушениями или остановкой кровообращения проводят реанимационные мероприятия, включающие ИВЛ с обязательным освобождением полости рта и верхних дыхательных путей от секрета с помощью салфетки или отсоса, затем наносят 1 – 2 удара кулаком по нижней трети грудины и начинают закрытый массаж сердца. Одновременно пострадавшему вводят подкожно, внутримышечно или внутривенно 0.1 % раствор адреналина в дозе 0.75, 0.5 или 0.3 , соответственно , а внутривенно 5 – 10 мл 10 % раствора хлорида кальция. Вслед за этим струйно вливают в вену 200 мл 2 % раствора гидрокарбоната натрия, повторяя такие вливания каждые 10 минут до восстановления кровообращения.
Медицинский персонал физиотерапевтического кабинета (отделения) обязан проводить указанные мероприятия до прибытия бригады скорой помощи.
При воздействии на пациента лекарственных средств, к которым он имеет повышенную индивидуальную чувствительность, может развиться анафилактический шок. Тяжелая анафилактическая реакция может наступить даже при использовании небольших доз этого вещества или низкой его концентрации.
Для предупреждения возникновения таких реакций необходимо опросить пациента о том, как он переносит те или иные лекарственные препараты. В сомнительных случаях пациенту необходимо выполнить пробы на чувствительность к лекарственным веществам.
Анафилактический шок проявляется удушьем, беспокойством, кожным зудом, потерей сознания (кома), значительным снижением артериального давления, резким побледнением кожных покровов, расширением зрачков. Возможен смертельный исход в течении нескольких минут. При развитии анафилактического шока медицинская сестра должна сразу прекратить процедуру, уложить больного, ввести подкожно 0.5 мл 0.1 % раствора хлористоводородного адреналина и немедленно вызвать врача. Дальнейшие меры по оказанию неотложной помощи проводятся по указаниям врача. Они включают в себя повторные внутривенные инъекции преднизолона гемисукцината (50 мг), 10 мл 2,4% раствора эуфиллина, подкожно – 2 мл кордиамина. Дальнейшее лечение проводиться в отделении интенсивной терапии, где пациенту производится капельное внутривенное введение кортикостероидных гормональных препаратов, противошоковых плазмозаменителей (полиглюкин), назначают антигистаминные средства ( димедрол, супрастин).
При повышенной нагрузочности физиотерапевтических процедур, особенно тепловых, у пациентов, страдающих сердечно – легочными заболеваниями, могут развиться симптомы обострения заболевания (гипертонический криз, нарушение мозгового кровообращения, приступ стенокардии, астматический статус). В этих случаях необходимо прекратить назначенные процедуры и начать применение соответствующих лекарственных средств.
Дезинфекционные мероприятия при проведении физиотерапевтических процедур.
Для профилактики распространения внутрибольничной инфекции, соблюдения инфекционной безопасности как работающего персонала, так и пациентов, получающих лечение в физиотерапевтическом отделении (кабинете) необходимо руководствоваться нормативным документам МЗ РФ, регулирующим санитарно – эпидемиологический режим лечебных учреждений.
На основании существующих санитарных правил влажную уборку проводят ежедневно после каждой смены. Не реже одного раза в месяц меняют шторы, моют стены, осветительную арматуру, вентиляционные решетки.
Ежедневно протирают внутреннюю поверхность шкафов, тумбочки для хранения белья 1 % раствором хлорамина. Кушетки, подушки покрывают индивидуальными салфетками ( под открытые участки тела ).
В водолечебницу пациенты заходят в резиновых тапочках. Ванны после каждой процедуры моют с помощью паст, ополаскивают горячей водой, затем с интервалом в 15 мин протирают 1 % раствором хлорамина. Резиновые тапочки после каждого пациента погружают на 1 ч в 5 % раствор хлорамина, щетки для чистки ванн в конце смены погружают на 30 мин в 1 % раствор хлорамина.
Резиновые подушечки после каждого использования протирают 1 % раствором хлорамина, резиновые коврики в конце рабочего дня двукратно обрабатывают 1 % раствором хлорамина.
Гидрофильные прокладки для гальванизации или электрофореза после каждой процедуры тщательно промывают под проточной водой ( расход воды до 10 л на прокладку ) и кипятят в течение 30 мин. Если прокладки индивидуально закрепляются за определенным пациентом или используются разовые прокладки из фильтровальной бумаги, то кипячение может производиться в конце курса лечения .
Куски клеенки для изоляции электродов протирают двукратно 1 % раствором хлорамина.
Контактные накожные электроды ультразвуковых аппаратов протирают 70 % этиловым спиртом до и после каждой процедуры.
Электроды от аппаратов для СВЧ – терапии, магнитотерапии, ультратонотерапии, дарсонвализации погружают в один из следующих растворов:
1 % раствор хлорамина на 30 мин;
3 % раствор перекиси водорода на 80 мин;
тройной раствор( формальдегида 2 мл, фенола 0,3 г, натрия гидрокарбоната 1,5 г, воды дистиллированной 100мл ) на 45 мин.
Тубусы к аппарату ОКУФ после каждой процедуры промывают теплой водой с мылом и затем погружают в один из названных выше растворов.
Неконтактные электроды ( УВЧ, ультратерм) протирают тампоном, смоченным 1 % раствором хлорамина .
Маски аппарата « Электросон» протирают двукратно с интервалом в 15 мин 3 % раствором перекиси водорода. При дезинфекции частей аппаратов, имеющих контакт с пациентом, необходимо учитывать рекомендации , указанные в паспорте прибора.
При проведении УФО очки протирают до и после каждого использования 3 % раствором перекиси водорода.
Электролечение постоянным током
Гальванизация. Лекарственный электрофорез
Действие
Еще в глубокой древности было обнаружено, что янтарь, потертый шерстью притягивает к себе легкие предметы. По - гречески янтарь – электрон , отсюда и название подобных явлений – электрические. Из курса физики известно, что все тела состоят из молекул и атомов. Каждый атом имеет следующее строение: в центре атома находится ядро, состоящее из протонов и нейтронов, а вокруг ядра движутся электроны. Атомы различных химических элементов отличаются числом электронов, зарядом ядра и соответственно числом протонов в нем. Атомы представляют собой весьма прочные системы. Даже сильные воздействия (нагрев, изменения давления) приводят лишь к очень незначительным изменениям атомов: они ионизируются , т. е. теряют или, наоборот, присоединяют к себе электроны.
Если атом теряет электроны, то образуется положительный ион, если приобретает лишние – становится отрицательным ионом.
На практике очень редко используют неподвижные электрические заряды. Для того ,чтобы заставить заряды служить нам, необходимо привести их в движение – создать электрический ток.
Электрическим током называют упорядоченное движение заряженных частиц. Для создания и поддержания в течение какого – то времени электрического поля используются источники электрического тока. Разные материалы по – разному проводят электрический ток. Ткани, которые плохо проводят электрический ток или совсем не проводят его называются диэлектриками., те же ткани, которые хорошо передают или проводят электрический ток называются проводниками. Во всех источниках тока происходит разделение положительно и отрицательно заряженных частиц. Эти частицы накапливаются на полюсах источника тока, к которым присоединяют проводники. Между полюсами источника образуется электрическое поле, которое перемещает заряженные частицы.
Гальванизация – лечебное воздействие на организм постоянным непрерывным электрическим током малой силы (до 50 мА) и низкого напряжения (30-80 В) через электроды, контактно наложенные на тело больного.
Гальванический ток представляет собой постоянный ток, характеризующийся неизменным направлением и амплитудой в электрической цепи. Наименование получил по имени физиолога Луиджи Гальвани, наблюдавшего электрический разряд в мышце лягушки при соприкосновении ее с двумя разнородными металлами (1789 г. ). Вскоре физик Александро Вольта установил, что подобный процесс возникает в случае двух разнородных металлов, опущенных в раствор электролита, и является результатом химической реакции между металлом электродов и раствором. На этой основе Вольта разработал источник электродвижущей силы, названный им в честь первооткрывателя явления Гальвани гальваническим элементом. С этих пор на протяжении многих десятков лет ток гальванического элемента использовался в медицине в физиологических исследованиях и в лечебных целях под названием «гальванизация». Этот термин сохранился в медицине до настоящего времени, несмотря на то, что данный вид тока уже получается от машинных генераторов или путем выпрямления переменного тока.
Одним из распространенных методов использования гальванического тока является метод лекарственного электрофореза, предложенный В. Росси в 1801 году.
Постоянный электрический ток в биологических тканях вызывает следующие физико-химические явления: электролиз, поляризацию, электродиффузию, электроосмос.
Под воздействием приложенного к тканям человека внешнего электромагнитного поля в них возникает ток проводимости. Катионы движутся по направлению к отрицательному полюсу – катоду, а анионы – к положительно заряженному полюсу – аноду. Непосредственно подойдя к металлической пластине электрода, ионы теряют свой заряд и превращаются в атомы с высокой химической активностью (электролиз). Под катодом образуется щелочь ( KOH, NaOH ), под анодом, соответственно, кислота ( HCI ).
Кожа человека обладает высоким сопротивлением (низкой электропроводностью), поэтому в организм ток проникает в основном через выводные протоки потовых и сальных желез, волосяные фолликулы, межклеточные пространства эпидермиса и дермы. Максимальная плотность тока проводимости отмечается в жидких средах организма: крови, лимфе, моче, интерстиции, приневральных пространствах. Электропроводность тканей увеличивается при сдвигах кислотно-щелочного равновесия, которые могут возникать в результате воспалительного отека, гиперемии.
На преодоление эпидермиса тратиться большая часть энергии тока. Поэтому при гальванизации в первую очередь происходит раздражение рецепторов кожи, в ней же отмечаются наиболее выраженные изменения.
После преодоления сопротивления эпидермиса и подкожной жировой клетчатки, ток дальше распространяется по пути наименьшего сопротивления, преимущественно по кровеносным и лимфатическим сосудам, межклеточным пространствам, оболочкам нервов и мышцам, иногда значительно отклоняясь от прямой, которой можно условно соединить два электрода.
Ткани организма содержат большое количество электролитов, в основном виде ионов калия, натрия, магния, кальция и других металлов. При возрастании числа одновалентных ионов калия и натрия, то в соответствующих участках возбудимость тканей повышается; при преобладании двух валентных ионов кальция и магния – тормозится.
Гальванизация характеризуется повышенной активностью ионов в тканях, что обусловлено их переходом из связного состояния в свободное. Важную роль среди первичных механизмов действия постоянного тока играет явление электрической поляризации, то есть скопления у мембран противоположно заряженных ионов с образованием добавочных поляризационных токов, имеющих направление, обратное противоположному извне. Поляризация приводит к изменению гидратации клеток, проницаемости мембран, влияет на процессы диффузии и осмоса.
В зависимости от параметров тока, функционального состояния больного и методики гальванизации, в организме возникают местные, сегментарно – метамерные или генерализованные реакции. Возникающие в тканях организма физико – химические сдвиги приводят к формированию сложного комплекса реакций, которые развиваются по нервно-гуморальному механизму. В результате отмечается изменение функционального состояния нервной системы, улучшение крово- и лимфообращения, трофических, обменных и регенеративных процессов, повышение иммунологической реактивности.
Показания для гальванизации
Показания для гальванизации: последствия травм и заболеваний центральной и периферической нервной системы; вегетативная дистония, неврастения и другие невротические состояния; заболевания органов пищеварения (хронические гастриты, колиты, холециститы, дискинезии желчевыводящих путей, язвенная болезнь); гипер- и гипотоническая болезни, ишемическая болезнь сердца, атеросклероз в начальных стадиях; хронические воспалительные процессы в различных органах и тканях; некоторые стоматологические заболевания (пародонтоз, глоссалгия и др.); заболевания глаз (кератиты, глаукома и др.); хронические артриты и периартриты различного происхождения, переломы костей, хронический остеомиелит.
Противопоказания
Противопоказания: индивидуальная непереносимость тока, расстройства кожной чувствительности, нарушение целостности кожных покровов в местах наложения электродов, острые гнойные воспалительные процессы, экзема, новообразования или подозрения на них, системные заболевания крови, резко выраженный атеросклероз, декомпенсация сердечной деятельности, лихорадка, беременность, кахексия.
Лекарственный электрофорез
Лекарственный электрофорез – лечебный метод, сочетающий действие на организм постоянного тока и вводимого с его помощью лекарственного вещества.
Данный метод основывается на теории электролитической диссоциации, согласно которой молекулы электролитов, к которым относятся многие лекарственные вещества, при растворении в большей или меньшей степени распадаются на положительные и отрицательные ионы, способные направленно двигаться в поле постоянного тока. Если на пути дисперсных частиц находятся биологические ткани, то ионы лекарственных веществ будут проникать в глубину тканей и оказывать лечебное действие.
Основными путями проникновения лекарственных веществ в ткани являются выводные протоки потовых и сальных желез, в меньшей степени – межклеточные пространства. Проникают лекарственные вещества на небольшую глубину и в основном накапливаются в эпидермисе и дерме, образуя так называемое кожное депо ионов, где могут находиться от 1-2 до 15-20 суток. Затем лекарственное вещество постепенно диффундирует в лимфатические и кровеносные сосуды и разносится по всему организму. Образование кожного депо обусловливает продолжительное пребывание лекарственных веществ в организме и их пролонгированное лечебное действие. Как правило, с одного полюса вводится только один лекарственный препарат, но в отдельных случаях применяется смесь двух и более веществ. Например, для обезболивающего действия применяют смесь А. П.Парфенова., в состав которой входят 100 мл 0,5 % раствора лидокаина (новокаина, тримекаина ), 1 мл 0,1 % раствора адреналина гидрохлорида. Для ганглиоблокирующего действия с помощью электрофореза можно вводить смесь Н. И. Стрелковой, которая состоит из 500 мл 5 % раствора новокаина, 0,5 г димедрола, 0,8 г пахикарпина и 0,06 г платифиллина. Некоторые лекарственные вещества под действием постоянного электрического тока распадаются на составные части, которые вводятся самостоятельно. Например, при электрофорезе новокаина в течении первых 15 минут при небольшой плотности тока в ткани вводится парааминобензойная кислота, которая обладает антисклеротическим и стимулирующим действием, затем, при большей плотности тока вводят диэтиламиноэтанол, вызывающий анестезию. Все лекарственные вещества, применяемые для электрофореза, строго вводятся с определённого полюса. Полярность лекарственных веществ приведена в таблице.
Вводимый ион или частица |
Лекарственный препарат |
Средняя концентрация , % |
Полярность |
Адреналин |
Адреналина гидрохлорид |
0,1 |
|
Алоэ |
Алоэ экстракт жидкий |
|
|
Ампициллин |
Ампициллина натриевая соль |
|
|
Анальгин |
Анальгин (в 25% растворе димексида) |
2 – 3 |
|
Апизартрон |
Апизартрон(1мл на прокладку) |
0,1 |
|
Атропин |
Атропина сульфат |
0,1 |
|
Бром |
Натрия бромид |
3 |
|
Витамин В1 |
Тиамина бромид |
3 |
|
Витамин В2 |
Рибофлавин |
0,05 |
|
Витамин В12 |
Цианокобаламин |
+ |
|
Витамин С |
Аскорбиновая кислота |
2 – 3 |
|
Витамин Е |
Токоферола ацетат (в 50 % растворе димексида) |
2 |
|
Витамин РР |
Никотиновая кислота |
1 |
|
Гепарин |
Гепарина натриевая соль (10000 ЕД на прокдадку) |
|
|
Гидрокортизон |
Гидрокортизона сукцинат |
0,25 |
|
Гистамин |
Гистамина гидрохлорид |
0,1 |
|
Гумизоль |
Гумизоль |
0,01 |
|
Дибазол |
Дибазол |
0,5 – 1 |
|
Дикаин |
Дикаин |
0,5 – 1 |
|
димедрол |
Димедрол |
1 |
|
Димексид |
Димексид |
10 – 20 |
|
Изадрин |
Изадрин (эуспиран) |
0,5 |
|
Интерферон |
Интерферон ( 1 ампула на прокладку) |
1 |
|
Йод |
Калия (натрия) йодид |
3 |
|
Калий |
Калия йодид ( хлорид) |
3 |
|
Кальций |
Кальция хлорид |
3 |
|
Кислота аденозинтрифосфорная |
Кислота аденозинтрифосфорная ( АТФ ) |
1 |
|
Кислота аминокапроновая |
Кислота аминокапроновая |
3 |
|
Кислота ацетилсалициловая (аспирин в 25%растворе димексида) |
Кислота ацетилсалици ловая |
0,25 |
|
Кислота глутаминовая |
Кислота глутаминовая |
1 |
|
Кофеин – бензоат натрия |
Кофеин |
1 |
|
Лидаза (64 ЕД лидазы на 30 мл дистиллированной воды) |
Лидаза |
|
|
Лидокаин (ксикаин; на 100 мл лидокаина 1 мл 1% раствора мезатона) |
Лидокаин |
0,5 |
|
Линкомицина гидрохлорид (30% раствор в ампулах) |
Линкомицин |
|
|
Магния сульфат |
Магний |
3 |
|
Меди сульфат |
Медь |
1 – 2 |
|
Мезатон |
Мезатон |
1 |
|
Новокаин |
Новокаин |
0,5 – 2 |
|
Но – шпа |
Но – шпа |
1 – 2 |
|
Папаверина гидрохлорид |
Папаверин |
1 |
|
Пелоидин (экстракт иловой грязи) |
Пелоидин |
|
|
Бензилпенициллина натриевая соль |
Пенициллин |
5000 – 10 000 ЕД /мл |
|
Пилокарпина гидрохлорид |
Пилокарпин |
0,1 – 0,5 |
|
Платифиллина гидротартрат |
Платифиллин |
0,05 – 0,1 |
|
Преднизолона гемисукцинат |
Преднизолон |
0,5 |
|
Прозерин |
Прозерин |
0,1 |
|
Сибазон , диазепам |
Седуксен |
0,5 (на процедуру 2 мл) |
|
Серебра нитрат |
Серебро |
0,5 - 1 |
|
Натрия хлорид |
Хлор |
2 – 5 |
|
Цинка сульфат |
Цинк |
0,5 – 1 |
|
Эуфиллин |
эуфиллин |
|
Независимо от полярности и фармакологических свойств под действием электрического тока все лекарственные вещества обладают общими свойствами:
1. Вызывают непрерывное и длительное раздражение нервных рецепторов кожи, приводящее к формированию рефлекторных реакций метамерного или генерализованного характера.
2. Лекарственные вещества могут вступать в местные обменные процессы и влиять на течение физиологических и патологических реакций в тканях области воздействия.
3. При поступлении из депо в кровь и лимфу, лекарственные вещества оказывают в тканях специфическое фармакологическое действие.
При электрофорезе постоянный ток является как переносчиком ионов лекарственного вещества, так и активным биологическим стимулятором, создающим благоприятный фон для их специфического действия. В связи с этим лекарственный электрофорез имеет ряд преимуществ перед другими способами лекарственной терапии, из которых следует отметить:
1. С помощью метода электрофореза в зоне поражения или патологическом очаге можно создать высокую концентрацию лекарственных веществ, не насыщая ими весь организм.
2. Метод электрофореза обеспечивает подведение лекарственного вещества к патологическому очагу, в районе которого имеются нарушения кровообращения в виде капиллярного стаза, тромбоза сосудов, некроза и инфильтрации.
3. Вводимые в организм с помощью постоянного тока лекарства практически не вызывают побочных реакций, так как концентрация вещества в крови – низкая, а сам ток оказывает десенсибилизирующее действие.
4. Метод электрофореза обеспечивает пролонгированное действие лекарства, что обусловлено его медленным поступлением из кожного депо (от 1-3 до 15-20 дней).
5. Введение препаратов с помощью электрофореза безболезненно, не сопровождается повреждением кожи и слизистых.
6. Действие лекарств может заметно усиливаться вследствие введения их в ионизированном состоянии и на фоне гальванизации.
Противопоказания: наряду с противопоказаниями для гальванизации, к ним относятся непереносимость лекарственного препарата, аллергические реакции на вводимые лекарства.
Дозировка.
Дозирование процедур гальванизации и лекарственного электрофореза основывается на силе или плотности тока и продолжительности воздействия. Максимально допустимой величиной плотности тока, приходящегося на 1 см2 площади гидрофильной прокладки электрода, считается 0,1 мА/см2. При общих и сегментарно-рефлекторных воздействиях она обычно меньше (0,01-0,05 мА/см2); для детей дошкольного возраста – до 0,03 мА/см2, школьного – до 0,05-0,08 мА/см2. Чтобы определить максимальную допустимую силу тока, следует значение его плотности умножить на площадь электрода.
Длительность процедуры может колебаться от 10-15 мин (при общих сегментарно-рефлекторных воздействиях) до 30-40 мин (при местных процедурах). На курс лечения назначают обычно от 10-12 до 20 процедур, выполняемых ежедневно или через день. Повторный курс проводят не ранее, чем через 1 месяц.
Аппаратура и методика гальванизации и лекарственного электрофореза
Аппараты для гальванизации и лекарственного электрофореза: портативные аппараты АГН – 32 , АГП – 33 , "Поток – 1 ", ГР – 1М , ГР – 2, и другие. Рисунок 1.
Процедуру проводит медицинская сестра в соответствии с назначением врача в процедурной карточке, в которой указывают методику процедуры, локализацию и размеры электродов, их полярность, силу (или плотность) тока, длительность и порядок проведения процедур (ежедневно или через день) и число процедур. При назначении лекарственного электрофореза в карточке дополнительно должны быть указаны название препарата, концентрация раствора, полярность введения лекарственного вещества.
Ток подводиться к пациенту с помощью двух электродов «+» и «-» , которые накладывают на гидрофильную прокладку с одной стороны и соединяют с аппаратом с другой. Гидрофильная прокладка представляет собой сложенную в несколько слоев натуральную хлопчатобумажную ткань, толщиной 0.5 – 1 см, которая больше свинцовой пластины на 1 – 2 см с каждой стороны. Гидрофильные прокладки изготавливаются разной формы и разных размеров. В настоящее время выпускаются одноразовые гидрофильные прокладки для электролечения, выполненные из токонесущего слоя и картона.
В зависимости от места наложения электродов различают поперечную (ток проходит участок тела пациента насквозь), продольную ( ток проходит в поверхностных слоях тела) и поперечно – диагональную методики. См. Рисунок 1.

Рисунок 1. внешний вид аппарата « Поток - 1»
Некоторые частные методики гальванизации и электрофореза.
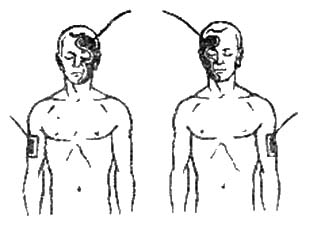
Рисунок 2. полумаска Бергонье.
Применяется специальный трехлопастной электрод (200 см²), который закрепляют на пораженной половине лица, второй электрод располагается на шейном отделе позвоночника или на противоположном плече. Процедура проводится в положении пациента лёжа. Плотность тока 0,05 мА/см² продолжительность процедуры 15 – 30 минут. См Рисунок 2.
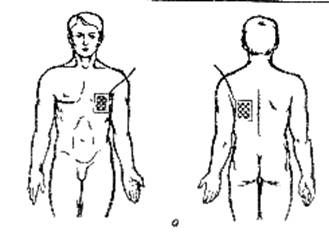
Рисунок 3. гальванизация и лекарственный электрофорез области сердца
Положение пациента лежа. Расположение электродов: один электрод площадью 100 – 150 см² размещают над областью сердца на передней поверхности левой половины грудной клетки, другой площадью 100 – 150 см² - располагают в области проекции сердца сзади. Сила тока от 3 – 5 до 8 – 10 – 15 мА. Продолжительность процедуры – 10 – 15 – 20 мин, через день, на курс лечения 8 – 12 процедур. См Рисунок 3.
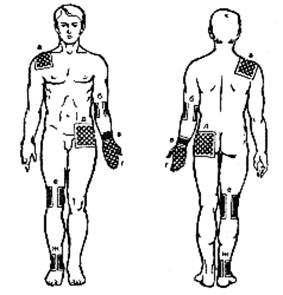
Рисунок 4. гальванизация и электрофорез суставов
Положение пациента сидя или лежа. Расположение электродов поперечное :два электрода одинаковой площади в зависимости от размера суставов располагают на передней и задней поверхностях плечевого сустава (а), на внутренней и наружной поверхностях локтевого сустава (б), на сгибательной и разгибательной поверхностях лучезапястных суставов (в), на ладонной и тыльной поверхности кисти (г), на передней поверхности бедра и ягодичной области тазобедренного сустава (д), на наружной и внутренней поверхностях коленного (е) и голеностопного (ж) суставов. См Рисунок 4.
При воздействии на мелкие суставы кисти и стопы в качестве одного электрода можно использовать фаянсовую ванночку, наполненную водой или раствором лекарственного вещества температурой 36 – 37 °С, второй электрод располагают в виде манжеты на середине предплечья той же руки или в области икроножной мышцы той же ноги. Плотность тока 0,05 – 0, 1 мА/см² . продолжительность процедуры от 10 - 15 мин (гальванизация) до 20 – 30 мин ( электрофорез), ежедневно или через день, на курс лечения – 10 – 15 – 20 процедур.